الورم الوعائي العصوي هو عدوى جرثومية جلدية وجهازية انتهازية (تصيب ضعيفي المناعة) تسببها بارتونيلا كوينتانا (كوينتانا B) وبارتونيلا هنسيلي (هينسيلي B). ويجب على ضعيفي المناعة والقائمين على رعايتهم تجنب ملامسة القطط والسيطرة على انتشار البراغيث حول القطط.
وقد حدد ريلمان وآخرون في عام 1990 عصية مرئية غير قابلة للزرع من الأنسجة المصابة لمرضى الورم الوعائي العصوي. ولاحقًا أطلق اسم بارتونيلا هينسيلي على الكائن سالب الجرام الذي عرف باسم روشاليما سابقًا، واكتُشفت بكتيريا مماثلة باسم بارتونيلا كوينتانا في الآفات الناجمة عن ورم وعائي عصوي واستزراعها. سُجلت حالة ورم وعائي عصوي بسبب بارتونيلا إليزابيثي عند شخص مصاب بالإيدز في المكسيك.
أصبحت الطبيعة المجموعية (المتعلقة بالجسم ككل) واضحة عندما أظهرت فحوصات ما بعد الوفاة وجود عقيدات في الحنجرة والسبيل الهضمي والصفاق والحجاب الحاجز.
من يُصاب بالورم الوعائي العصوي؟
يُشاهد الورم الوعائي العصوي غالبًا عند متناولي الأدوية المثبطة للمناعة خاصةً متلقي زرع الأعضاء، وأيضًا عند مصابي سرطان الدم اللمفاوي المزمن، والمصابين بفيروس نقص المناعة البشرية (الإيدز) إذ يعد ثاني أكثر الإصابات الجلدية شيوعًا عند مصابي الإيدز. لكن الأفراد الأصحاء أيضًا (حتى الأطفال) قد يُصابون بعد رض موضعي كبير.
ما المسبب للورم الوعائي العصوي؟
ينتج الورم الوعائي العصوي عن بكتيريا كوينتانا B وهينسيلي B، وهي جراثيم سلبية الغرام داخل خلوية. وتعد القطط هي المستودع الرئيسي لهينسيلي B بينما البشر هم المستودع الطبيعي لكوينتانا B. ومع أنه قد تنتشر العدوى بعضة القطط أو خرمشتها، فإن البراغيث هي الطريق الرئيسي لانتقال العدوى، إذ تنتقل كوينتانا B عبر قمل جسم الإنسان (قمل العامة) والبراغيث، بينما ترتبط القطط الصغيرة بنقل هينسيلي B بشكل أكبر من القطط الأكبر سنًا.
الفيزيولوجيا المرضية
كوينتانا B وهينسيلي B عصيات صغيرة سلبية الغرام في عائلة Bartonellaceae. وتعد أنواع بارتونيلا وريكتسيا وإيرليشيا وأفيبيا جزءًا من المجموعة الفرعية ألفا-2 من جراثيم متقلبات ألفا Alphaproteobacteria.
قد يصيب الورم الوعائي العصوي أي جهاز عضوي، مع أنه من الشائع أن يصيب الجلد والأنسجة تحت الجلد. وقد تتآكل آفات تحت الجلد اتجاه العظام الواقعة تحتها (كالورم الوعائي العصوي العظمي)، خاصةً عظم الظنبوب والشظية والكعبرة، وقد وُصفت إصابة الأضلاع والفقرات.
وقد تصاب العضلات الهيكلية نادرًا، ما يؤدي إلى التهاب العضلة المتقيح. وقد تُصاب أيضًا الأغشية المخاطية للملتحمة، والسبيل التنفسي العلوي، والعجان (الشرج والقضيب).
وقد يرافق الورم الوعائي العصوي مرض حشوي منتشر كالفرفرية (وبشكل رئيسي فرفرية كبدية)، أو إصابة الطحال والعقد اللمفاوية.
ومن الأعضاء الداخلية الأخرى التي قد تُصاب:
- المخ.
- النخاع الشوكي.
- القلب.
- الرئتان.
- غشاء الجنب.
- الحنجرة.
- البلعوم الفموي.
- اللسان.
- المريء.
- المعدة.
- العفج.
- القولون.
- الصفاق.
- الحجاب الحاجز.
- الكلى.
- الغدة الكظرية.
- البنكرياس.
- عنق الرحم.
- الفرج.
تتضمن الآلية الإمراضية للورم الوعائي العصوي الانتشار المبكر عبر الدم للجراثيم. تلتصق عضيات البارتونيلا بسهولة بالكريات الحمر وقد تدخل إليها. وتستطيع تجنب تعرف الجهاز المناعي والبلعمة لدى المضيف بآليات غير معروفة إلى أن تستقر في داخل الأوعية الدموية. وقد يوجد عامل مولد للأوعية يسبب تكاثر الأوعية الدموية الذي لوحظ لدى مرضى الورم الوعائي العصوي، لأن عاملًا مماثلًا يتواسط تكاثر الأوعية في المرحلة الثانية من عدوى البارتونيلا العصوية (فيروغا بيروانا).
وفي دراسات تهجين الحمض النووي الريبي منقوص الأكسجين (DNA)، وتماثل تسلسل الحمض النووي الريبي الريبوزومي من نوع (16S rRNA)، وتمثيلات الأحماض الدهنية الخلوية، ودراسات محتوى السيتوزين والجوانين، تبين أن هينسيلي B وكوينتانا B يرتبطان ارتباطًا وثيقًا بالبارتونيلا العصوية.
علم أسباب الأمراض
عوامل خطر الإصابة بالورم الوعائي العصوي:
- عدوى فيروس نقص المناعة البشرية.
- ابيضاض الدم اللمفاوي المزمن.
- العلاج الكيميائي السام للخلايا.
- زرع الأعضاء.
عوامل الخطر الإضافية للورم الوعائي العصوي المرتبط بعدوى هينسيلي B:
- ملكية القطط.
- عضات القطط.
- خرمشة القطط.
عوامل الخطر الإضافية للورم الوعائي العصوي المرتبط بعدوى كوينتانا B:
- التشرد.
- الوضع الاجتماعي والاقتصادي المتدني.
- التعرض لقمل الجسم والشعر.
علم الوبائيات
ظهوره في الولايات المتحدة:
الحدوث الدقيق للورم الوعائي العصوي غير معروف، لكن سُجلت حالات المرض في جميع الولايات تقريبًا. كانت الحالات عالية تحديدًا في فلوريدا وتكساس ونيويورك وشمال كاليفورنيا (منطقة سان فرانسيسكو)، وكل منها يحتوي على نسبة عالية من الإصابة بفيروس الإيدز.
الحدوث العالمي:
سُجلت حالات أقل شيوعًا للورم الوعائي العصوي في أوروبا من أمريكا الشمالية، ما قد يعني أن الحالات لم تُشخص أو أن أوروبا لديها الحد الأدنى من مستودع العصيات. سُجلت أيضًا حالات في إفريقيا، وبيرو والأرجنتين والبرازيل وتركيا والمملكة العربية السعودية وأستراليا. في عام 2008 سجلت تايلاند أول حالة إصابة بالورم الوعائي العصوي المرتبط بهينسيلي B.
المجموعات السكانية حسب العرق والجنس والعمر
ما يقارب 40% من المرضى الأمريكيين المصابين بالورم الوعائي العصوي هم من البيض ، و 40% من السود، و 20% من أصل لاتيني.
تقريبًا 90% من المرضى الأمريكيين المصابين بالورم الوعائي العصوي من الرجال، ربما لأن عددًا كبيرًا من المرضى المصابين بالإيدز هم أيضًا من الرجال.
يُصاب نطاق عمري واسع بالورم الوعائي العصوي من الطفولة حتى الشيخوخة، وكان النطاق العمري 26-52 عام في مجموعات مبكرة من مرضى الإيدز.
ومع أن الورم الوعائي العصوي نادر جدًا عند الأطفال، فقد سُجلت حالة صبي بعمر 12 وهو مصاب بسرطان الدم الحاد و كان يخضع للعلاج الكيميائي، وحالة فتاة جيدة المناعة عمرها 6 سنوات.
التوقعات
تعد التوقعات للورم الوعائي العصوي ممتازة، فالمضادات الحيوية شافية في معظم المرضى، إذ تختفي الآفات تمامًا بعد العلاج. وقد يستمر فرط التصبغ أو قساوة طفيفة في موقع الآفة لوقت غير معروف. وقد يحدث النكس بعد وقف العلاج وذلك شائع لدى المضيفين مضعفي المناعة.
ويعتمد ذلك عمومًا على الكشف والعلاج المبكر وعلى درجة تثبيط المناعة. قد يكون العلاج أصعب ويتطلب مدة أطول إذا تأخر التشخيص. قد يكون الورم الوعائي العصوي غير المعالج متقدمًا ومهددًا للحياة.
ما التظاهرات السريرية للورم الوعائي العصوي؟
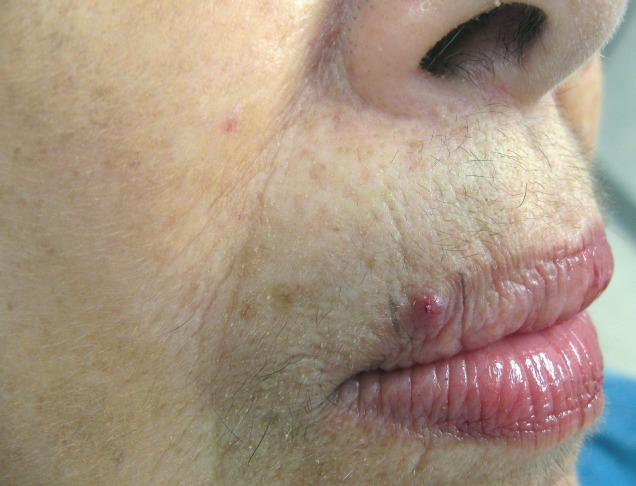
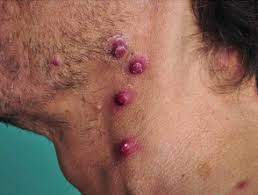
الآفات الجلدية هي عادةً أول مظهر للورم الوعائي العصوي ولها أكثر من مظهر شكلي:
- حطاطات والعقيدات (عادةً مغطاة بقشر ملتصق بإحكام)، يتراوح حجمها من نقطة صغيرة (1ملم) إلى 10 سم.
- لونها أرجواني أو بنفسجي أو أحمر فاتح.
- آفة واحدة أو قد تصل للمئات.
- قد يصاب أي موقع جلدي أو مخاطي (الفم واللسان والبلعوم والأنف والقضيب والشرج). وقد يحدث أيضًا ألم في العظام (غالبًا في الساعدين أو الساقين) مع ندرة إصابة الراحتين والأخمصين.
- قد تتشكل أورام كبيرة تحت الجلد لدى مصابي الإيدز.
- قد تنزف الآفات بسهولة.
- قد يصبح سطح الجلد المغطي متقرحًا أو متوسفًا.
- قد تظهر كتل بارزة كبيرة هشة معنقة أو بوليبية.
مع زيادة عدد الآفات الجلدية، يطور المريض حمى مرتفعة، مع تضخم في العقد اللمفاوية وتورمها، وغثيان، وإقياء، وتعرق، وعرواءات، ونقص شهية.
الإصابة الحشوية المرتبطة بالورم الوعائي العصوي قد تكون غير عرضية أو تتظاهر بما يلي:
- إصابة الكبد تسمى فرفرية كبدية أو فرفرية عصوية، وتتظاهر بألم بطني وغثيان وإقياء.
- قد يحدث يرقان ثانوي لانسداد القنوات الصفراوية الناجم عن الضغط الخارجي للغدد اللمفاوية المحيطة بوريد الباب.
- كتلة داخل البطن ونزف هضمي.
- من أعراض الورم الوعائي العصوي في الكولون تشنجات في البطن، وزحير، وإسهال دموي.
- من أعراض الورم الوعائي العصوي في الجهاز العصبي المركزي: أعراض نفسية (كتفاقم الاكتئاب أو ذهان جديد)، وتغيرات في الشخصية (كالقلق والهياج)، وصداع الرأس، والتهاب العصب مثلث التوائم، واختلاجات، وآلام الظهر.
- صعوبة تنفس تالٍ لانسداد الحنجرة.
وقد تتنوع التظاهرات السريرية باختلاف أنماط الجلد، إذ وُصفت لويحات قاسية مفرطة التصبغ عند ذوي الجلد الملون.
ما مضاعفات الورم الوعائي العصوي؟
قد يسبب الإنتان في خروج الأوعية الدموية عن مسارها وتشكيل كتل شبيهة بالأورام في أعضاء أخرى كالدماغ والعظام والجهاز الهضمي والجهاز التنفسي مع انسداد مجرى الهواء، إذ يسبب المضاعفات الآتية:
- التشوه.
- انسداد القنوات الصفراوية واليرقان.
- نزيف الجهاز الهضمي.
- اعتلال الدماغ.
- انسداد الحنجرة والاختناق.
كيف يُشخص الورم الوعائي العصوي؟
يجب التوجه للورم الوعائي العصوي سريريًا خاصةً عند ضعيفي المناعة. ولدى أخذ خزعة من الآفة في الجلد تظهر تكاثرًا مفصصًا للأوعية الدموية مع الخلايا البطانية الشبيهة بالظهارية، مع ارتشاح التهابي بالعدلات. وقد تظهر الجراثيم مرئية في كتل قاعدية التلوين في السدى (الطبقة)، وتؤكد بتلوين غيمزا أو وارثين-ستاري.
يمكن الكشف عن الحمض النووي للبارتونيلا في العينات النسيجية عبر مقايسة تفاعل البلمرة المتسلسل (PCR) أو عن مستضدات البارتونيلا بالطرق الكيميائية المناعية النسيجية.
يمكن استخدام التصوير الشعاعي لكشف آفات العظام. وقد تظهر صورة الصدر العقيدات الرانشيمية الرئوية.
وقد يكشف التصوير المقطعي المحوسب (CT) للدماغ عن ورم وعائي عصوي داخل المخ.
يمكن استخدام CT والتصوير بالرنين المغناطيسي (MRI) في تشخيص الفرفرية الكبدية، بينما قد يظهر CT الصدر والبطن ضخامة العقد اللمفاوية المنصفية أو خلف الصفاق أو المساريقية.
الإجراءات:
- الخزعة: عينات من الجلد أو الآفات تحت الجلد أو الغشاء المخاطي، أو في حالات فرفرية الكبد خزعة الكبد تكون مشخصة.
- التنظير الداخلي: في إصابة الجهاز الهضمي، قد يكشف عن عقيدات متقرحة في مخاطية المعدة أو الأمعاء الدقيقة أو الغليظة.
- تنظير القصبات: مع إصابة الرئة، قد يكشف آفات بوليبية.
ما التشخيص التفريقي للورم الوعائي العصوي؟
- ورم حبيبي مقيح.
- ساركوما كابوزي.
- داء كاريون.
ما علاج الورم الوعائي العصوي؟
تستخدم المضادات الحيوية:
- إريثرومايسين 500 ملغ أربع مرات يوميًا.
- دوكسيسيكلين 100 ملغ.
- مضادات حيوية أخرى: تريميثوبريم + سلفاميثوكسازول، والتتراسيكلين، والريفامبيسين
يجب الاستمرار بإعطاء الصادات من 3 إلى 6 أشهر لمنع النكس.
وقد تحتاج العقد اللمفاوية الكبيرة المليئة بالقيح أو البثور إلى تصريف. ويتضمن العلاج الداعم الإماهة ومسكنات للألم والحمى. والضغط بالكمادات الرطبة الدافئة على العقد المصابة يقلل التورم والمضض.
قد يكون العلاج القري (بالتبريد) والاستئصال الكهربائي والتجريف والاستئصال الجراحي للآفات الجلدية المفردة مفيدًا بوصفه علاجًا مساعدًا.
مواقع الإنتان
قد يتأثر موقع الورم الوعائي العصوي بأنواع محددة من البارتونيلا مثل هينسيلي B وكوينتانا B كما يلي:
- الآفات الجلدية: ناجمة بالتساوي تقريبًا عن عدوى هينسيليB و كوينتانا B.
- الآفات تحت الجلدية: تسببها عادة كوينتانا B.
- الآفات العظمية: تسببها عادة كوينتانا B.
- الإصابة الحشوية: حصريًا إلى حدٍ كبير تسببها هينسيلي B.
- الاضطرابات العصبية: سببها بأكثر الأحيان كوينتانا B مقارنة مع هينسيلي B.
اقرأ أيضًا:
كيف تعرف إذا احتوى جرحك على جراثيم آكلة للنسج؟
ترجمة: شهاب أحمد شاعر
تدقيق: رغد ابو الراغب
مراجعة: محمد حسان عجك